La chambre implantable a transformé la prise en charge des patients en oncologie : elle évite des ponctions veineuses répétées, facilite les perfusions de chimiothérapie, les hydratations, les antibiothérapies prolongées, les transfusions, et simplifie souvent le quotidien. Mais ce confort apparent repose sur un geste technique précis et un choix de matériel rigoureux. Dans cette chaîne de sécurité, l’aiguille de Huber occupe une place centrale.
Pourquoi autant d’exigence autour d’une aiguille ? Parce qu’une chambre implantable est un dispositif implanté, destiné à durer. Une ponction inadaptée peut altérer le septum, augmenter le risque d’infiltration, de douleur, d’extravasation, d’occlusion, voire conduire à un remplacement prématuré du port. Dans un service, à domicile ou en hôpital de jour, le choix d’aiguilles sécurisées dans les sets n’est donc pas un détail : c’est une stratégie de prévention.
Cet article fait le point, de façon concrète, sur ce qu’il faut savoir pour sécuriser la perfusion sur chambre implantable : fonctionnement, critères de choix, options de sécurité, bonnes pratiques, complications fréquentes et points de vigilance, afin de faire des sets de soins un véritable levier de qualité en oncologie.
Comprendre le rôle de l’aiguille de Huber
Une chambre implantable (port-a-cath) est composée d’un boîtier (réservoir) muni d’un septum en silicone, relié à un cathéter veineux central. L’accès se fait par ponction transcutanée du septum.
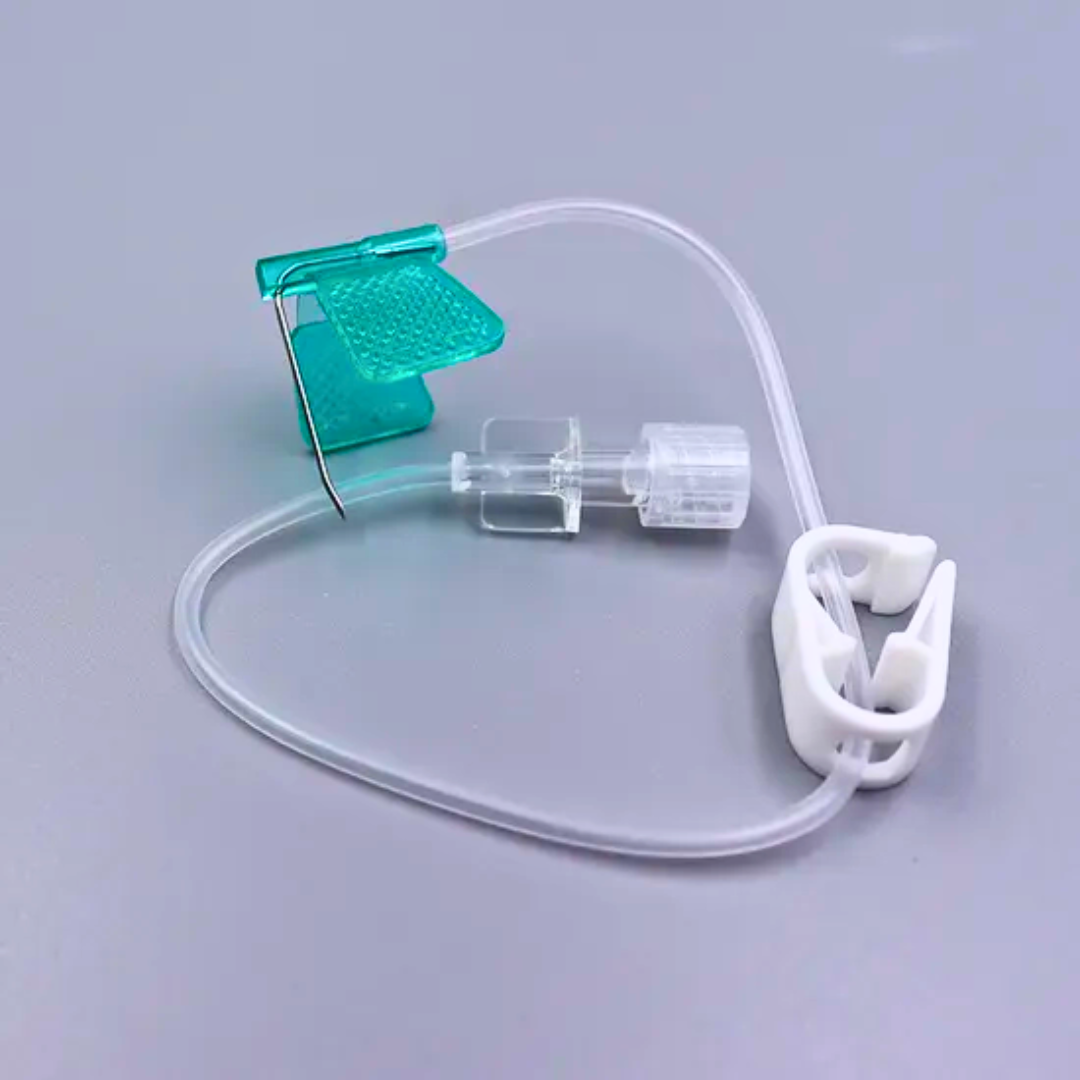
L’aiguille dite « de Huber » se distingue par sa pointe non carottante (non-coring). Contrairement à une aiguille standard, elle est conçue pour ne pas prélever un “bouchon” de silicone lors de la ponction du septum. C’est un point capital : un septum « carotté » se fragilise, peut fuir, et perd en étanchéité.
En pratique, cette aiguille sert à :
– administrer des perfusions (chimiothérapie, hydratation, antibiotiques, nutrition parentérale selon indications),
– réaliser des prélèvements sanguins si protocole et conditions réunies,
– rincer et verrouiller le dispositif (flush/lock) pour maintenir la perméabilité,
– sécuriser un accès prolongé via une aiguille laissée en place (aiguille de Huber avec prolongateur et pansement adapté).
Pourquoi la sécurité du dispositif est un enjeu majeur en oncologie
En oncologie, la perfusion n’est pas « une perfusion comme une autre ». Plusieurs facteurs renforcent les exigences :
– les médicaments perfusés peuvent être irritants ou vésicants (risque tissulaire en cas d’extravasation),
– les patients sont parfois immunodéprimés (risque infectieux augmenté),
– les accès sont répétés et peuvent se prolonger sur plusieurs jours,
– la qualité de vie est un objectif thérapeutique à part entière : douleur, anxiété, limitation des incidents comptent autant que la technique.
Sécuriser l’accès, c’est réduire :
– les AES (accidents d’exposition au sang) pour les soignants,
– les complications mécaniques (déplacement, déconnexion, perforation du septum),
– les complications infectieuses (colonisation du site, contamination lors des manipulations),
– les interruptions de traitement dues à un accès non fonctionnel.
Les critères essentiels pour bien choisir une aiguille de Huber
Le “bon” choix dépend du patient, du protocole et du contexte (hôpital, HAD, domicile). Voici les critères les plus déterminants.
La longueur de l’aiguille : confort et efficacité
La longueur doit permettre d’atteindre le septum et la chambre sans comprimer les tissus, tout en assurant une stabilité correcte. Une aiguille trop courte peut ne pas être correctement positionnée (reflux absent, perfusion difficile). Une aiguille trop longue peut majorer l’inconfort et la mobilité.
Points de repère utiles :
– morphologie (épaisseur du tissu sous-cutané, localisation du port),
– durée prévue de l’accès (ponction ponctuelle vs accès prolongé),
– type de pansement et stabilisation envisagés.
Le calibre (gauge) : débit, hémolyse, tolérance
Le calibre influence le débit et la facilité d’aspiration (notamment pour un prélèvement). Un calibre plus large facilite certains débits mais peut être moins confortable. À l’inverse, un calibre plus fin peut suffire pour de nombreux protocoles mais limiter l’aspiration ou les débits élevés.
L’objectif est d’adapter le calibre au traitement prescrit et à l’usage (perfusion continue, bolus, prélèvement, transfusion si autorisée selon protocoles institutionnels).
La conception non-coring : impérative
Cela peut sembler évident, mais c’est le point non négociable : une aiguille doit être spécifiquement conçue pour chambre implantable (pointe non carottante). C’est ce qui protège l’intégrité du septum sur la durée.
Le niveau de sécurité : protection contre les AES
Les versions sécurisées sont aujourd’hui un standard attendu dans de nombreux établissements, et de plus en plus en soins à domicile. Une aiguille sécurisée intègre un mécanisme de protection (souvent activé après retrait) qui réduit fortement le risque de piqûre accidentelle.
Dans une logique de set, le choix d’une aiguille sécurisée évite les “compromis” de fin de soin (fatigue, précipitation, environnement contraint) : la sécurité est intégrée au geste.
La présence d’ailettes, le confort de manipulation et la stabilité
Les ailettes facilitent la prise en main, améliorent la précision de la ponction et aident à stabiliser l’aiguille pendant la pose du pansement. La stabilité est un facteur clé pour limiter micro-mouvements, douleurs, et risques de déconnexion.
Le prolongateur et la connectique : limiter les manipulations
Une aiguille avec prolongateur permet de déporter les manipulations, d’améliorer le confort, et de réduire les contraintes mécaniques au niveau du site. La compatibilité avec des connecteurs sécurisés (selon pratiques locales) peut aussi contribuer à réduire les déconnexions et les contaminations liées aux manipulations répétées.
Aiguille standard vs aiguille sécurisée : ce qui change vraiment
Il existe encore des contextes où l’on rencontre des dispositifs moins protecteurs. Pourtant, la différence n’est pas seulement “administrative” : elle est concrète sur le terrain.
Une aiguille sécurisée apporte généralement :
– une réduction des risques de piqûre lors du retrait,
– un geste plus serein dans les environnements à risque (domicile, espaces exigus, patient agité),
– une standardisation du soin (moins d’improvisation),
– une meilleure conformité aux politiques de prévention des AES.
En oncologie, où les manipulations sont fréquentes, le cumul de petits risques finit par peser. Intégrer la sécurité dans le dispositif, plutôt que de compter sur la vigilance seule, est une approche mature de la qualité.
Bonnes pratiques de pose : sécuriser la perfusion pas à pas
Les protocoles varient selon établissements et recommandations internes. L’objectif ici n’est pas de remplacer une procédure, mais d’identifier les points réellement sensibles qui font la différence.
Avant la ponction : préparer, vérifier, anticiper
Avant de piquer, sécuriser, c’est déjà :
– vérifier l’intégrité des emballages et la stérilité,
– contrôler la date de péremption,
– préparer un environnement propre et organisé (éviter les allers-retours),
– identifier le port, sa position, l’état de la peau (rougeur, douleur, œdème),
– anticiper la fixation (pansement adapté, dispositif de stabilisation si nécessaire).
Asepsie : le “détail” qui évite les infections
La qualité de l’antisepsie et le respect du temps de contact de l’antiseptique sont décisifs. La chambre implantable est un accès central : une infection n’est jamais anodine. Une antisepsie trop rapide, un séchage incomplet, ou des manipulations multiples augmentent le risque.
Bon réflexe : tout ce qui est prévu dans le set doit être à portée de main pour éviter de “revenir” sur la zone préparée.
Accès et vérification : reflux et perméabilité
Après la ponction, on recherche classiquement un reflux sanguin, signe indirect de bon positionnement. L’absence de reflux doit être gérée selon protocole (changement de position du patient, vérification mécanique, évaluation clinique). Forcer une injection sans évaluation augmente le risque d’incident.
Rinçage pulsé et pression positive : prévenir l’occlusion
Les pratiques de rinçage (volume, technique, verrouillage) dépendent des recommandations locales. Ce qui compte, c’est l’intention : limiter la formation de dépôts (fibrine, précipités) et maintenir la perméabilité.
Les points clés souvent retenus :
– rinçage avant et après administration,
– technique pulsée (effet “turbulent”),
– verrouillage en pression positive selon le dispositif utilisé.
Fixation et pansement : éviter les micro-traumatismes
Une aiguille bien posée mais mal stabilisée devient un facteur de douleur, de fuite ou de déplacement. Le pansement doit :
– sécuriser l’aiguille,
– permettre une surveillance visuelle si recommandé,
– rester confortable, notamment si l’accès est prolongé.
Exemple concret : un patient en cure sur plusieurs jours, avec une mobilité importante, bénéficiera d’une stabilisation particulièrement soignée (prolongateur bien positionné, boucle de sécurité, pansement sans tension).
Complications fréquentes : comment les anticiper par le choix du matériel
Les complications ne viennent pas toujours d’une “erreur”. Souvent, elles résultent d’un ensemble de facteurs : morphologie, durée d’accès, qualité de fixation, nombre de manipulations, type de traitement.
Douleur au point de ponction
Peut être liée à :
– une longueur inadaptée,
– un pansement trop serré,
– des micro-mouvements,
– une inflammation locale.
Le choix d’une aiguille adaptée et d’une fixation stable diminue nettement ces plaintes.
Absence de reflux ou perfusion difficile
Plusieurs causes possibles :
– position de l’aiguille,
– occlusion partielle,
– cathéter mal positionné,
– pincement mécanique.
Un set bien pensé aide à gérer : moins de manipulations, meilleure stabilité, matériel cohérent. Mais l’évaluation clinique et le respect des procédures restent indispensables.
Extravasation et infiltration : le risque à ne jamais banaliser
Lorsqu’un produit vésicant est en jeu, la sécurité dépend d’un faisceau d’éléments :
– vérification du bon fonctionnement de la chambre,
– surveillance du site (douleur, gonflement, sensation de brûlure),
– fixation et limitation des tractions,
– éducation du patient (signes d’alerte à signaler immédiatement).
Une aiguille stable et sécurisée n’élimine pas le risque, mais elle réduit les facteurs mécaniques qui y contribuent.
Risque infectieux
Il dépend du terrain (immunité, traitements), de la durée d’accès, et de la qualité de l’asepsie. Mais le matériel peut aider :
– dispositifs qui limitent les manipulations,
– connectiques compatibles avec des pratiques de désinfection strictes,
– sets complets évitant d’ajouter des éléments non prévus.
Ce que doit contenir un set cohérent pour sécuriser l’accès sur chambre implantable
L’intérêt d’un set n’est pas seulement logistique. C’est une approche “système” : tout est prévu, compatible, et pensé pour réduire les oublis et standardiser la qualité.
Selon les pratiques, un set dédié à la perfusion sur chambre implantable peut inclure :
– une aiguille de Huber sécurisée (calibre/longueur adaptés),
– un prolongateur et/ou dispositif de clampage selon configuration,
– des consommables d’asepsie (compresses, antiseptique, champs),
– un dispositif de fixation et un pansement adapté,
– les éléments nécessaires au rinçage et au verrouillage selon protocole.
Le bénéfice est concret : moins de ruptures de flux, moins d’allers-retours, un geste plus fluide, et une meilleure maîtrise du risque.
Questions pratiques que se posent les patients et les soignants
Est-ce que la ponction avec une aiguille de Huber fait mal ?
La sensation varie selon les personnes, la qualité de la pose, la stabilité du port et l’état cutané. Une ponction bien réalisée, avec un matériel adapté et une fixation efficace, est souvent mieux tolérée. La douleur n’est pas “normale” si elle s’intensifie : elle doit conduire à vérifier le site et le fonctionnement.
Peut-on bouger avec une aiguille en place ?
Oui, dans une certaine mesure, surtout si l’aiguille est bien stabilisée et si le prolongateur est correctement positionné. Les mouvements brusques, les tractions sur la tubulure et certains gestes du quotidien peuvent toutefois gêner. Une consigne simple au patient (éviter de tirer, signaler toute douleur) fait une vraie différence.
Pourquoi privilégier du matériel sécurisé ?
Parce que la sécurité ne dépend pas uniquement de l’attention du soignant. Les mécanismes de protection réduisent le risque d’AES, notamment lors du retrait, moment où l’on est parfois moins concentré (fin de soin, rangement, patient pressé). En oncologie, où la répétition des gestes est importante, cette prévention est rationnelle.
Conclusion : faire du choix de l’aiguille un standard de qualité en oncologie
La sécurité d’une perfusion sur chambre implantable ne se joue pas seulement au moment de la ponction. Elle commence en amont, dans le choix du dispositif : une aiguille non carottante adaptée, idéalement sécurisée, avec une longueur et un calibre cohérents, et une configuration qui limite les manipulations inutiles. En intégrant ces exigences dans des sets de soins complets, on standardise les bonnes pratiques, on protège les soignants, et on améliore l’expérience du patient — un enjeu majeur en oncologie.
Pour aller plus loin et équiper vos pratiques avec une logique de sécurité et de cohérence, découvrez les sets de soins proposés par 7homecare.